
体外受精とは?
体外受精とは、女性の卵子を取り出し、パートナーの精子と受精させ、できた受精卵を培養して、できた胚を子宮に戻して着床を促す治療です。
このように体外(体の外)で受精を行うので体外受精といいます。
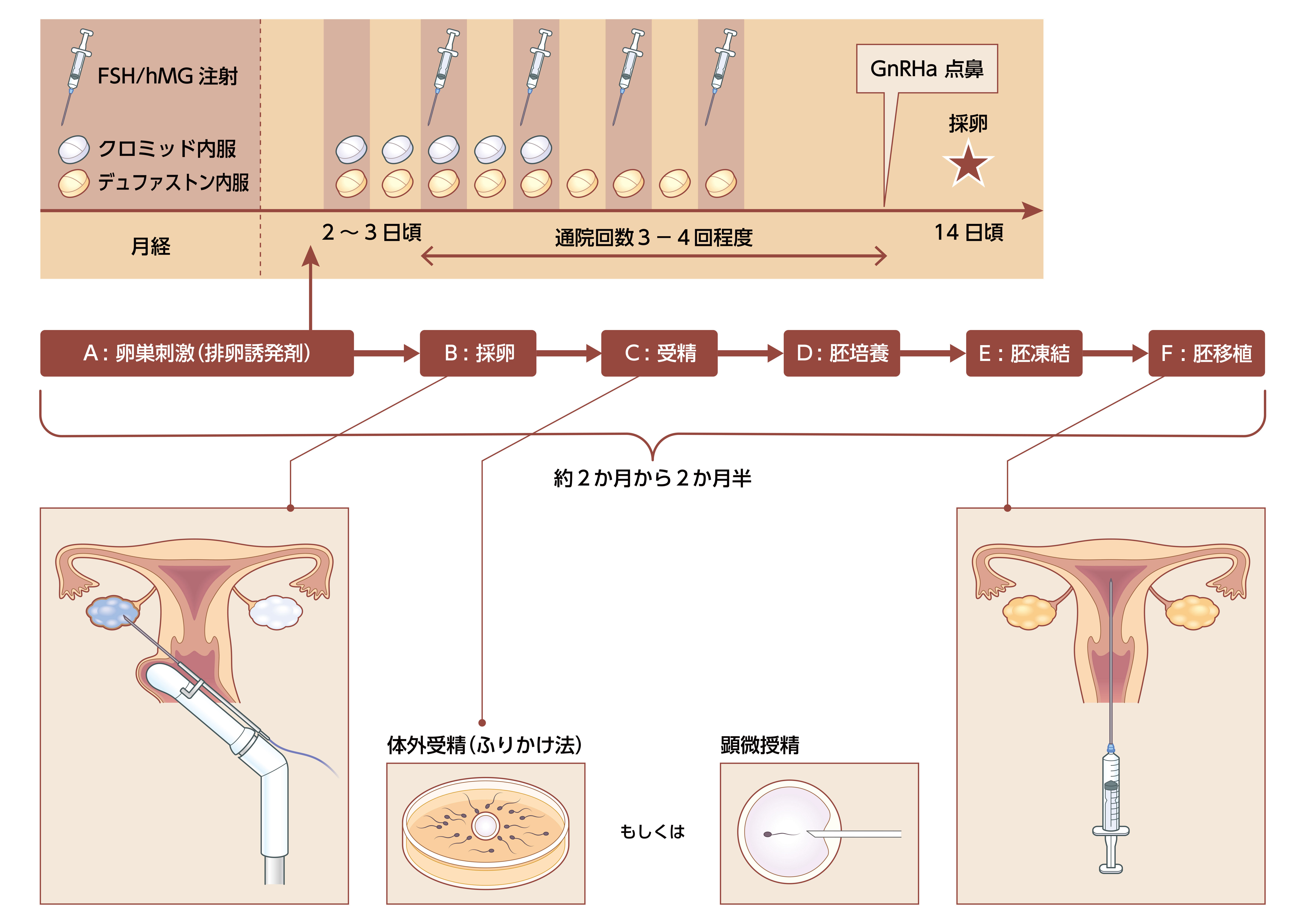
IVF(体外受精)の流れについて
当クリニックの体外受精では、自然周期、あるいは調節卵巣刺激法での採卵を行っています。 調節卵巣刺激法では、一回の採卵で複数の卵を得ることが可能です。
受精方法には、コンベンショナルと顕微授精があります。コンベンショナルについては、ある程度の精子の数が必要です。ただし、精子の数が十分であっても、受精障害により一つも受精しない場合もあります。これを回避するため、複数の卵が採卵できた場合、コンベンショナルにいくつ、顕微授精にいくつというように、予め分けて行う方法をスプリットとよんでいます。
コンベンショナルまたは顕微授精を行った翌日に受精の確認を行い、正常受精したものについて培養を行っていきます。受精が困難な場合には、精子の活性化、卵子の活性化を行い受精を促します。採卵周期に行う新鮮胚の移植は、受精5日目までに行うことができます。複数個の良好胚の一つを移植し残りを凍結する余剰胚凍結、あるいは、その周期には移植を行わず良好胚すべてを凍結する全胚凍結を行い、次周期以降、子宮内膜の状態の良い時期、またはご都合に合わせての融解胚移植に備えます。
移植や凍結の指標となるのは、形態的な評価です。通常5日間ほどの培養を行いますが、当院では分割期胚である受精3日目、胚盤胞期胚である受精5日目に観察と評価を行い、その際のお写真を差し上げています。胚移植、胚凍結も主にその日にちで行っています。
また着床を促すための方法として、胚盤胞が透明帯から脱出するのを助けるための孵化補助術(アシステッドハッチング)、3日目胚と5日目胚を凍結して一つの周期に時間差で移植する二段階胚移植、またその一段階目で培養液の注入を行うSEET法等も行っています。
体外受精を行うケース・対象となる方
タイミング療法や人工授精からのステップアップする場合、体外受精でしか妊娠できないと判断された方(卵管性不妊や重度男性不妊など)
調節卵巣刺激法とは
排卵の時期をコントロールするGnRHアゴニストの点鼻薬と、排卵誘発剤の注射を使用します。
(注射には、7日間程度の来院が必要です)
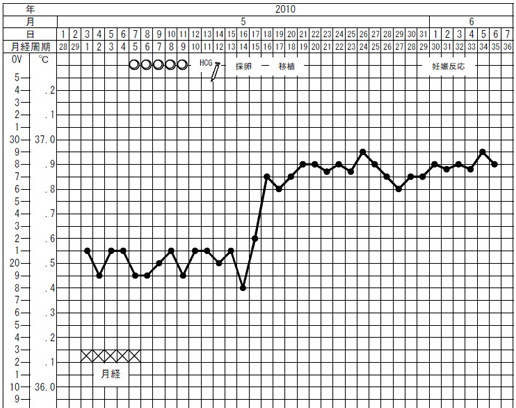
卵巣刺激法の例
GnRHアゴニストと、注射の開始時期を表した基礎体温表をいくつか紹介します。
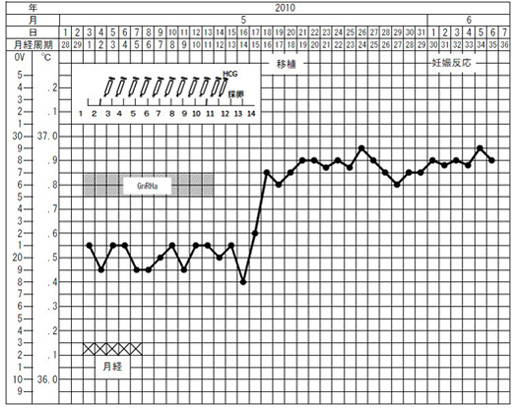
GnRHアゴニスト製剤を高温中期から使用し、生理3日目頃より注射をスタートします。
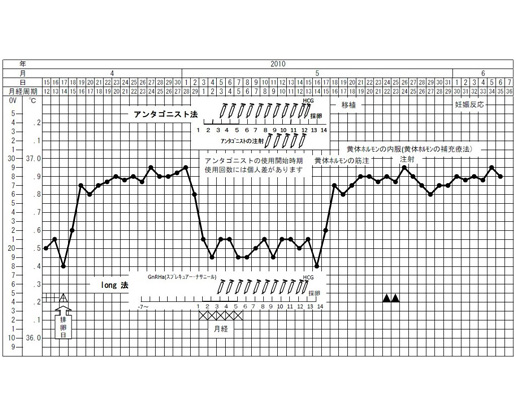
自然周期採卵の例です。
コンベンショナルとは
精液は、遠心で分離濃縮し、swim-upを行い、良好運動精子を選別します。この精子調整後の所見が良い(運動精子濃度が当院の基準を満たす)場合、コンベンショナルの適応となります。
ディッシュ内の培養液に、卵子と調整後の精子を入れます。体内では卵管の卵子までたどり着ける精子は極少数ですが、コンベンショナルの精子数は万単位です。精子を選別し、距離という障害を取り除くことで受精を補助します。
卵子の周りの卵丘細胞や透明帯を貫通できるかどうかは精子自身の力によります。この能力は測ることができず、適応基準値を満たしていても、ひとつも受精に至らない、受精障害がおこる場合もあります。
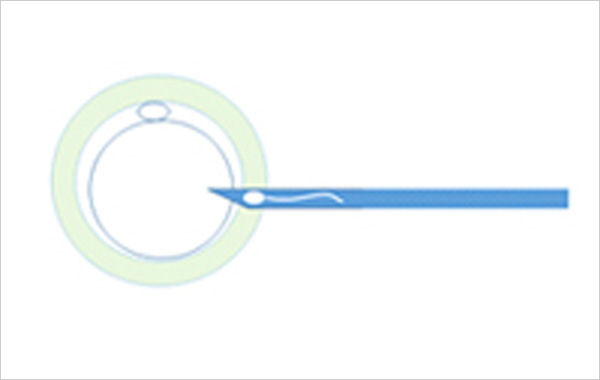
顕微授精とは
細いガラス管を用いて、一つの成熟卵子に一つの精子を直接注入する方法です。精液を、遠心で分離濃縮しswim-upを行い、良好運動精子を選別し、その中から形態の正常な精子を選び行います。
精子の数が少ない場合、運動性が低い場合に適応となります。 また、精子は本来、超運動性の獲得、頭部の変化、透明帯への接着貫通など、さまざまなプロセスを踏んで卵子の中への侵入を果たしますが、顕微授精では、その過程がバイパスされます。精子所見は良いけれどコンベンショナルで受精しなかった場合等にも有効な方法です。
胚発生のおおよその流れ
受精1日目(コンベンショナルまたは顕微授精後 約16時間から20時間)
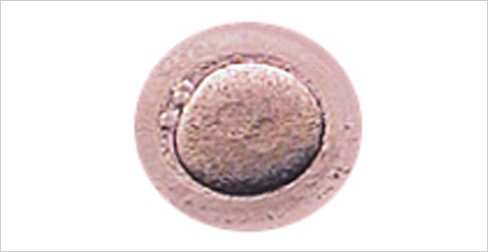
前核期
正常受精卵では、二つの前核(雄性前核と雌性前核)が確認できます。正常受精したものについて培養を行っていきます。
受精2日目(約42時間から44時間)
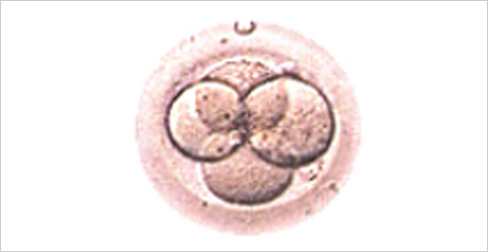
4分割期
分割期胚については、分割速度は正常か、割球が均一で大小不同がないか、フラグメント(細胞の断片化)はないかで評価を行います。この時期、割球はひとつひとつが全能性を持っています。いくつかの割球が変性したとしても、それによって完全体を形成する能力が失われるわけではありません。
受精3日目(約66時間から68時間)
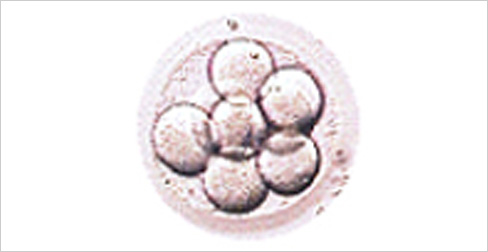
8分割期
さらに分割が進み8分割ほどになります。当院ではまずこのタイミングで胚の観察、評価を行い、移植するか、凍結するか、培養を続けるか等の方針を定めます。
受精4日目(約90時間から92時間)
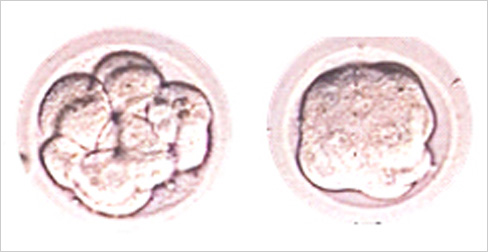
桑実胚期
さらに分割した割球同士が強く接着(コンパクション)し合い、桑の実のような形態となります。いよいよ細胞の分化(特殊化、働きが定まっていくこと)が始まります。
受精5日目(約114時間から116時間)
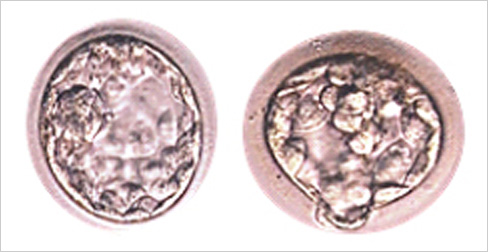
胚盤胞期
将来、赤ちゃんになる内細胞塊(ICM)、胎盤になる栄養外胚葉(TE)に分かれます。それぞれの細胞の状態について、細胞数が多いか細胞同士が密に接着しているかで評価を行います。当院での二度目の観察、評価のタイミングとなり、良好胚盤胞については凍結、または移植を行います。発生速度の遅い胚については、受精6日目、7日目まで培養を続け凍結することもあります。

胚盤胞期では、細胞が増え、腔が拡がり容積が増していきます。大きくなることで透明帯(細胞質を囲む殻のようなもの)を破り脱出(孵化)します。当院での主な凍結ステージは、孵化中胚盤胞までとなります。
以下が胚盤胞期における発生ステージです。
初期胚盤胞→胚盤胞
→完全胚盤胞(中央の腔が完全に胚を満たし細胞が透明帯いっぱいに拡がっている)
→拡張胚盤胞(中央の腔がどんどん拡がり容積を増すことで透明帯が薄くなっている)
→孵化中胚盤胞(さらに容積を増すことで透明帯を破り、細胞が脱出し始めている)
→孵化後胚盤胞(胚全体が透明帯から完全に脱出している)
体外受精に関するよくある質問
当院の体外受精の2022年の成功率は、採卵周期数における妊娠率が35.8% / 移植件数における妊娠率が49.2%です。左記は全世代の平均になります。詳細は下記URLに最新の実績を記載しております。
体外受精の費用は下記URLにて記載がございますのでご確認ください。
採卵針で穿刺するため、痛みを伴う手技となります。
当院では細い針20G 21Gを使用しております。
また、穿刺卵胞が多い場合などは局所麻酔を使用します。
体外受精における副作用は、実際の採卵に伴う副作用と採卵に至るまでの卵巣刺激に伴う副作用があります。
採卵に伴う副作用としては、出血、感染、他臓器損傷などがあります。
卵巣刺激に伴う副作用としては、卵巣過剰刺激症候群、それによって引き起こされる血栓症などがあります。
監修医師情報
| 専門 |
日本産科婦人科学会産婦人科専門医 日本産科婦人科学会産婦人科指導医 日本生殖医学会生殖医療専門医 生殖・内分泌 子宮内膜症 子宮腺筋症 着床 |
|---|
お子さんが欲しいという希望や、なかなかできないという悩みに、少しでも手助けできるよう心がけています。
是非、いらっしゃって下さい。
| 2006年 | 東京大学医学部医学科(理科3類)卒業 |
|---|---|
| 2007年 | 焼津市立総合病院 |
| 2009年 | 東京大学医学部附属病院 |
| 2010年 | 焼津市立総合病院 |
| 2011年 | 河北総合病院 |
| 2012年 | 東京大学大学院医学系研究科生殖・発達・加齢医学専攻博士課程 |
| 2015年 | 日本学術振興会特別研究員 DC 着床関連の研究に従事 |
| 2016年 | 大学院博士課程卒業 医学博士 |
| 2016年 | 日本学術振興会特別研究員 PD |
| 2017年 | 東京大学医学部附属病院 助教 |
| 2019年 | 東京大学医学部付属病院 生殖グループ 総ハウプト |
| 2020年 | 松本レディースクリニック/リプロダクションオフィス 常勤医師 |
| 2021年 | 松本レディースリプロダクションオフィス 院長 |
| 専門 |
日本産科婦人科学会産婦人科専門医 生殖・内分泌 着床 |
|---|
受診や治療自体がストレスにならないように心がけています。
なかなか授かれない状況で不安や悩みが多い方もいらっしゃると思います。
心折れずに次の一歩を踏み出し続けましょう。
お二人がゴールにたどり着けるように精一杯サポートさせていただきます。
| 2011年 | 東京大学医学部医学科(理科3類)卒業 |
|---|---|
| 2011年 | 東京大学医学部付属病院 |
| 2013年 | 焼津市立総合病院 |
| 2018年 | 松本レディースクリニック/リプロダクションオフィス 非常勤医師 |
| 2020年 | 同 常勤医師 |
| 2021年 | 松本レディースリプロダクションオフィス 副院長 |




